糖尿病の治療薬についての私見 [仕事のこと]
こんにちは。
六号通り診療所の石原です。
朝から健診結果の整理などして、
それから今PCに向かっています。
それでは今日の話題です。
今日は日本と欧米の糖尿病の薬の使い方に、
現時点では大きな違いがあり、
それをどう考えるべきか、という話です。
糖尿病というのは、
何らかの原因でインスリンの出が悪いか、
インスリンの効きが悪いために、
ブドウ糖が身体でうまく使われず、
血液中に余分のブドウ糖が過剰になる、
という病気です。
インスリンというのは膵臓から出るホルモンで、
その主要な働きは、
ブドウ糖を細胞の中に入れ、
身体のエネルギー源として、
使えるようにすることです。
インスリンの出が悪いことを、
「インスリン分泌不全」と言い、
インスリンは出ているのに、
その効果が何らかの原因で充分でないことを、
「インスリン抵抗性」と呼んでいます。
つまり、糖尿病の原因は、
インスリン分泌不全かインスリン抵抗性の、
どちらか一方、もしくは両方がある場合です。
よろしいでしょうか?
従って、糖尿病を治療する薬は、
その原因のどちらか一方、もしくは両方を、
改善する効果のある薬、ということになります。
インスリン分泌不全を改善する薬の代表は、
勿論インスリンです。
これは身体から出るインスリンと基本的に同じものなので、
副作用が低血糖以外には少ない、
というメリットがあります。
欠点は勿論注射でしか使えない、という煩わしさです。
飲み薬でインスリンに近い効果を持つのが、
SU剤というタイプの薬です。
商品名ではアマリールやオイグルコン、グリミクロンなどが、
この仲間です。
SU剤と言う薬は、
インスリンを分泌する細胞にくっついて、
その細胞を刺激してインスリンを強制的に出させる薬です。
その作用はインスリンに次いで強力ですが、
インスリンを出す膵臓の細胞を弱らせてしまったり、
低血糖を起こし易い、という欠点があります。
しかし、インスリンが幾ら出ても、
血糖が下がらない場合があります。
それは、上に挙げた第二の原因である、
インスリン抵抗性が存在する場合です。
インスリン抵抗性を改善する薬は、
一番歴史があるのが、
昨日もお話したメトホルミンで、
比較的最近使われるようになったのが、
ビオグリタゾン(商品名アクトス)です。
これは理屈から言えば、
非常に良い薬なのですが、
単独では効果が弱く、
他の薬と一緒に使うと、
主に急激な低血糖が問題となる点、
またメトホルミンの乳酸アシドーシス、
ビオグリタゾンの心不全と、
その薬特有の重症の副作用が、
稀に生じるという点などが欠点とされています。
最近日本で発売されたDPP-4 阻害剤という薬は、
基本的にはインスリン分泌を改善する薬ですが、
SU剤とはメカニズムが違い、
膵臓を疲弊させ難い、という点から期待が寄せられています。
そして、インスリン抵抗性改善作用も、
兼ね備えている、とされています。
さて、それでは以上のような薬剤を、
どのように使い分け、使用してゆけば良いのでしょうか?
ちょっと次の図をご覧下さい。
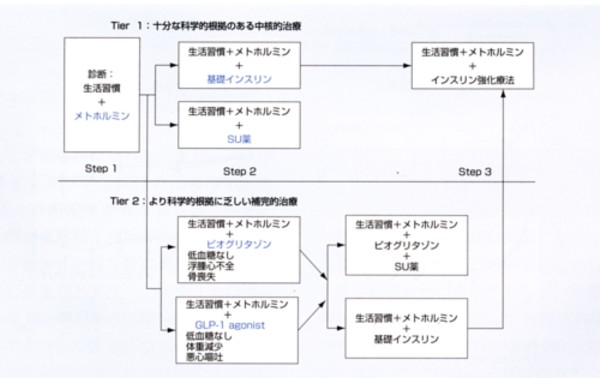
見辛いかも知れませんが、
これは2008年に作成された、
欧米の糖尿病(2型糖尿病)の治療ガイドラインの抜粋です。
まず、生活の改善をして、
それで血糖が改善しない場合には、
第一選択としてメトホルミンを使用します。
メトホルミン単独で充分な効果のない場合には、
メトホルミンにSU剤を追加するか、
もしくはインスリンをそれに追加します。
つまり、この意味は、
まず「インスリン抵抗性」を改善し、
それで充分な治療効果のない場合には、
インスリンの分泌を促す薬を、
それに追加する、という考え方です。
これが、糖尿病治療の、
適切な治療の方針だと僕は思います。
ところが…
日本では多くの患者さんが、
SU剤を主体とした治療を受けています。
糖尿病学会のガイドラインを読むと、
確かに上の海外の治療指針と、
そう大差のないことが書かれてはいます。
ただ、SU剤の評価は海外と比べると高いものであり、
それも多剤との併用が望ましい、という記載があります。
従って、勿論メトホルミンもビオグリタゾンも、
使用はされてはいますし、
国内のガイドラインでも、
第一選択の1つと書かれてはいますが、
実際問題として、SU剤が処方されている方において、
通常はSU剤に追加して、後から使用されることが多いのです。
最近ではそれにDPP-4 阻害剤が加わりましたが、
それもSU剤に追加する形で、
使用されることが多いのです。
たとえば、メトホルミンの新薬の添付文書でも、
「2型糖尿病で食事運動療法のみか、SU剤を使用している場合に使用する」
という意味合いのことが書かれています。
つまり、これはSU剤を先に使っていて、
それに上乗せで使用する、という使い方を前提にしているのです。
欧米のガイドラインでは、
まずインスリン抵抗性を改善してから、
インスリンの分泌を改善しよう、という流れなのに対して、
日本の治療はインスリンを出させる薬を使って、
それで不充分な場合に、
インスリン抵抗性改善剤を使用しよう、
という前後が逆の方針なのです。
僕はこの日本の方針は誤りだと思います。
何故そう思うのかをご説明します。
インスリンの効きが悪い状態なのに、
SU剤を使って、インスリンを無理矢理出させたとしましょう。
膵臓は疲れ切りますが、
血糖は下がりません。
その時、実際には血液のインスリン濃度は高まり、
SU剤の濃度も上昇しています。
その状態でインスリン抵抗性改善剤を使用し、
それが著効したとしたら、
どういうことが起こるでしょうか?
急激にインスリンがその効果を現わし、
過剰のインスリンによって、
急激に血糖は低下します。
つまり、予期せぬ急激な低血糖が起こるのです。
以前も何度か触れました、DPP-4 阻害剤という新薬による、
重症低血糖は、このようにして起こったのではないか、
と僕は思います。
SU剤はインスリンと共に、
糖尿病治療の切り札的薬なのです。
切り札だけにリスクもあり、
その使用は仮にインスリン抵抗性が存在すれば、
まずその抵抗性を改善することから始め、
その後に使用するべきなのです。
その順序が逆転している点に、
日本の糖尿病治療の、
一番の問題点があると思います。
僕の現時点での方針は、
まず、食前の血糖とインスリンを測定し、
そこからインスリン抵抗性の有無を、
大雑把に判断します。
ある程度のインスリン抵抗性が存在すれば、
まず使用するべきは、
メトホルミンかDPP-4 阻害剤です。
(DPP-4 阻害剤については、
欧米のガイドラインで冷淡な扱いであることなど、
やや疑問もありますが、
現時点では日本の大先生の話を信じて使っています)
メトホルミンは特に使用初期の下痢などには気を配り、
問題があれば中止します。
その場合の代替薬はビオグリタゾンです。
メトホルミンは1日1500mgまで、
DPP-4 阻害剤は、
現状ではシダグリプチンで50mgの少量に留めています。
それで効果が不充分であれば、
SU剤のアマリールを、
概ね3mg以下の範囲で併用します。
SU剤にメトホルミンやDPP-4 阻害剤の上乗せをすることは、
止むを得ない場合以外は行いません。
今日は僕の考える糖尿病の治療薬の使い方についての話でした。
それでは今日はこのくらいで。
今日が皆さんにとっていい日でありますように。
石原がお送りしました。
六号通り診療所の石原です。
朝から健診結果の整理などして、
それから今PCに向かっています。
それでは今日の話題です。
今日は日本と欧米の糖尿病の薬の使い方に、
現時点では大きな違いがあり、
それをどう考えるべきか、という話です。
糖尿病というのは、
何らかの原因でインスリンの出が悪いか、
インスリンの効きが悪いために、
ブドウ糖が身体でうまく使われず、
血液中に余分のブドウ糖が過剰になる、
という病気です。
インスリンというのは膵臓から出るホルモンで、
その主要な働きは、
ブドウ糖を細胞の中に入れ、
身体のエネルギー源として、
使えるようにすることです。
インスリンの出が悪いことを、
「インスリン分泌不全」と言い、
インスリンは出ているのに、
その効果が何らかの原因で充分でないことを、
「インスリン抵抗性」と呼んでいます。
つまり、糖尿病の原因は、
インスリン分泌不全かインスリン抵抗性の、
どちらか一方、もしくは両方がある場合です。
よろしいでしょうか?
従って、糖尿病を治療する薬は、
その原因のどちらか一方、もしくは両方を、
改善する効果のある薬、ということになります。
インスリン分泌不全を改善する薬の代表は、
勿論インスリンです。
これは身体から出るインスリンと基本的に同じものなので、
副作用が低血糖以外には少ない、
というメリットがあります。
欠点は勿論注射でしか使えない、という煩わしさです。
飲み薬でインスリンに近い効果を持つのが、
SU剤というタイプの薬です。
商品名ではアマリールやオイグルコン、グリミクロンなどが、
この仲間です。
SU剤と言う薬は、
インスリンを分泌する細胞にくっついて、
その細胞を刺激してインスリンを強制的に出させる薬です。
その作用はインスリンに次いで強力ですが、
インスリンを出す膵臓の細胞を弱らせてしまったり、
低血糖を起こし易い、という欠点があります。
しかし、インスリンが幾ら出ても、
血糖が下がらない場合があります。
それは、上に挙げた第二の原因である、
インスリン抵抗性が存在する場合です。
インスリン抵抗性を改善する薬は、
一番歴史があるのが、
昨日もお話したメトホルミンで、
比較的最近使われるようになったのが、
ビオグリタゾン(商品名アクトス)です。
これは理屈から言えば、
非常に良い薬なのですが、
単独では効果が弱く、
他の薬と一緒に使うと、
主に急激な低血糖が問題となる点、
またメトホルミンの乳酸アシドーシス、
ビオグリタゾンの心不全と、
その薬特有の重症の副作用が、
稀に生じるという点などが欠点とされています。
最近日本で発売されたDPP-4 阻害剤という薬は、
基本的にはインスリン分泌を改善する薬ですが、
SU剤とはメカニズムが違い、
膵臓を疲弊させ難い、という点から期待が寄せられています。
そして、インスリン抵抗性改善作用も、
兼ね備えている、とされています。
さて、それでは以上のような薬剤を、
どのように使い分け、使用してゆけば良いのでしょうか?
ちょっと次の図をご覧下さい。

見辛いかも知れませんが、
これは2008年に作成された、
欧米の糖尿病(2型糖尿病)の治療ガイドラインの抜粋です。
まず、生活の改善をして、
それで血糖が改善しない場合には、
第一選択としてメトホルミンを使用します。
メトホルミン単独で充分な効果のない場合には、
メトホルミンにSU剤を追加するか、
もしくはインスリンをそれに追加します。
つまり、この意味は、
まず「インスリン抵抗性」を改善し、
それで充分な治療効果のない場合には、
インスリンの分泌を促す薬を、
それに追加する、という考え方です。
これが、糖尿病治療の、
適切な治療の方針だと僕は思います。
ところが…
日本では多くの患者さんが、
SU剤を主体とした治療を受けています。
糖尿病学会のガイドラインを読むと、
確かに上の海外の治療指針と、
そう大差のないことが書かれてはいます。
ただ、SU剤の評価は海外と比べると高いものであり、
それも多剤との併用が望ましい、という記載があります。
従って、勿論メトホルミンもビオグリタゾンも、
使用はされてはいますし、
国内のガイドラインでも、
第一選択の1つと書かれてはいますが、
実際問題として、SU剤が処方されている方において、
通常はSU剤に追加して、後から使用されることが多いのです。
最近ではそれにDPP-4 阻害剤が加わりましたが、
それもSU剤に追加する形で、
使用されることが多いのです。
たとえば、メトホルミンの新薬の添付文書でも、
「2型糖尿病で食事運動療法のみか、SU剤を使用している場合に使用する」
という意味合いのことが書かれています。
つまり、これはSU剤を先に使っていて、
それに上乗せで使用する、という使い方を前提にしているのです。
欧米のガイドラインでは、
まずインスリン抵抗性を改善してから、
インスリンの分泌を改善しよう、という流れなのに対して、
日本の治療はインスリンを出させる薬を使って、
それで不充分な場合に、
インスリン抵抗性改善剤を使用しよう、
という前後が逆の方針なのです。
僕はこの日本の方針は誤りだと思います。
何故そう思うのかをご説明します。
インスリンの効きが悪い状態なのに、
SU剤を使って、インスリンを無理矢理出させたとしましょう。
膵臓は疲れ切りますが、
血糖は下がりません。
その時、実際には血液のインスリン濃度は高まり、
SU剤の濃度も上昇しています。
その状態でインスリン抵抗性改善剤を使用し、
それが著効したとしたら、
どういうことが起こるでしょうか?
急激にインスリンがその効果を現わし、
過剰のインスリンによって、
急激に血糖は低下します。
つまり、予期せぬ急激な低血糖が起こるのです。
以前も何度か触れました、DPP-4 阻害剤という新薬による、
重症低血糖は、このようにして起こったのではないか、
と僕は思います。
SU剤はインスリンと共に、
糖尿病治療の切り札的薬なのです。
切り札だけにリスクもあり、
その使用は仮にインスリン抵抗性が存在すれば、
まずその抵抗性を改善することから始め、
その後に使用するべきなのです。
その順序が逆転している点に、
日本の糖尿病治療の、
一番の問題点があると思います。
僕の現時点での方針は、
まず、食前の血糖とインスリンを測定し、
そこからインスリン抵抗性の有無を、
大雑把に判断します。
ある程度のインスリン抵抗性が存在すれば、
まず使用するべきは、
メトホルミンかDPP-4 阻害剤です。
(DPP-4 阻害剤については、
欧米のガイドラインで冷淡な扱いであることなど、
やや疑問もありますが、
現時点では日本の大先生の話を信じて使っています)
メトホルミンは特に使用初期の下痢などには気を配り、
問題があれば中止します。
その場合の代替薬はビオグリタゾンです。
メトホルミンは1日1500mgまで、
DPP-4 阻害剤は、
現状ではシダグリプチンで50mgの少量に留めています。
それで効果が不充分であれば、
SU剤のアマリールを、
概ね3mg以下の範囲で併用します。
SU剤にメトホルミンやDPP-4 阻害剤の上乗せをすることは、
止むを得ない場合以外は行いません。
今日は僕の考える糖尿病の治療薬の使い方についての話でした。
それでは今日はこのくらいで。
今日が皆さんにとっていい日でありますように。
石原がお送りしました。
2010-05-15 08:12
nice!(35)
コメント(5)
トラックバック(0)




いつもありがとうござます
夫の父(義父)が糖尿病でした。
高血圧でもあり、結局最後は心筋梗塞で亡くなりました。
夫も晩酌を毎晩しますし、体質的にも糖尿病予備軍では
ないかと懸念しております。
本日、大変参考になりました。感謝いたします。
by スマイル (2010-05-15 09:13)
スマイルさんへ
コメントありがとうございます。
少しでもご参考になる点があれば嬉しいです。
これからもよろしくお願いします。
by fujiki (2010-05-16 08:50)
教えてください先生。
低血糖状態(50前後)の症状で、痙攣は必ずおきるものですか。
by a-silk (2010-05-17 09:35)
a-silk さんへ
必ず痙攣が起こる、ということはありません。
むしろ、低血糖で痙攣の起こることは、
それほど多くはないと思います。
ただ、痙攣を起こし易い要因が、
脳にある場合には、
それほど重症の低血糖でなくても、
痙攣の起こる場合があります。
その要因というのは、
脳卒中の既往や以前痙攣を起こしたことがある、
ということなどです。
ご参考になれば幸いです。
by fujiki (2010-05-17 10:43)
毎回丁寧に解説していただき、ありがとうございます。
病院や老健の看護師さんに、同じような質問をし、
低血糖で痙攣というより、意識が弱る、汗をかくなどの、
答えが多かったです。
お医者さんに聞いたことがなかったので、先生にお願いしました。
お忙しい所、本当にありがとうございました。
by a-silk (2010-05-18 11:30)