大腸癌が減少したのは何故か? [医療のトピック]
こんにちは。
北品川藤クリニックの石原です。
連休中ですが、
今日は午前午後ともいつも通りの診療になります。
それでは今日の話題です。
今日はこちら。

今月のthe New England Journal of Medicine誌に掲載された、
解説記事ですが、
アメリカで大腸癌が減少した原因と、
癌検診との付き合い方について、
過剰診断の専門家が多角的に検証したものです。
欧米の基本的な考え方として、
その癌検診が有用であるためには、
検診を行なうことにより、
その癌による死亡を、
減少させる効果のあることが求められます。
実際にはそのハードルはなかなか高くて、
それをクリアする検診は数少ないのですが、
その数少ない有用な癌検診の1つが、
便潜血検査、もしくは大腸内視鏡(含S状結腸鏡)を用いた、
大腸癌検診です。
大腸癌の多くは大腸のポリープが、
何段階かの遺伝子変異を蓄積させることにより、
数年以上の時間を掛けて、
段階的に癌になることが分かっていて、
小さなうちから高率に転移するような性質には乏しいので、
前癌状態においてポリープを切除することにより、
その癌による死亡を、
より直接的に減少させる効果が期待されたのです。
そして、実際に検診を導入することにより、
目に見えた効果が現れました。
非常に辛口の評価しかしないコクランレビューにおいても、
便潜血の検診により、
大腸癌による死亡リスクを14%、
大腸癌の発症率を5%、
有意に低下させる効果が確認されています。
また、S状結腸鏡を用いた検診により、
大腸癌による死亡リスクを28%、
大腸癌の発症率を18%それぞれ有意に低下させています。
このように、
ほぼ間違いなく検診の導入により、
大腸癌で亡くなる方は減っているのですが、
それは検診の対象者を観察した、
比率的には少数のデータです。
それでは、たとえばアメリカの国民全体としては、
どのような変化が現れているのでしょうか?
こちらをご覧下さい。
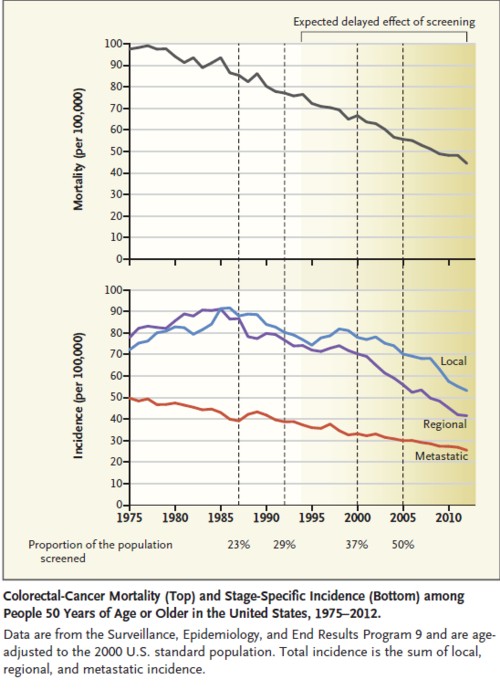
これはアメリカの50歳以上の年齢層における、
大腸癌の発症数と死亡数を時間を追って見たものです。
上のグラフが人口10万人当たりの死亡数を見たもので、
1975年と比較すると、
2010年には10万人当たりの死亡数は、
50%以上低下しています。
下のグラフは大腸癌の進行度毎の死亡数を、
矢張り50歳以上の人口10万人当たりで見たものですが、
進行度により差はあるものの、
40から45%は低下が認められています。
さて、それではこの大腸癌の発症数と死亡数の減少は、
何が原因となって起こったのでしょうか?
疫学データや臨床試験のデータの分析から見て、
その一部が癌検診による効果であることは、
ほぼ間違いがありません。
ただ、それは敢くまでその効果の一部であって、
全てではないこともまた明らかです。
大腸癌検診による死亡リスクの減少は、
せいぜい3割弱に留まり、
5割減少した、というようなデータは存在していません。
しかも、それは対象となる国民の全てが、
検診を受けるということが前提ですが、
実際には1987年の段階で、
数年以内に何らかの検診を受けた国民は、
対象者の23%程度に留まっていて、
2005年でもその比率は50%程度です。
つまり、その時点では、
臨床試験より低い比率でしか、
その影響は出ていない筈なのです。
それでは、検診以外の一体何が、
大腸癌を減らし、
その予後を改善させたのでしょうか?
幾つかの可能性が考えられます。
まず、死亡の低下については、
大腸癌治療の進歩がその原因として考えられます。
手術の成績も抗癌剤による治療の成績も、
いずれもこの30年間に格段の進歩を遂げていて、
それが死亡率の低下に結び付いたことが想定されます。
それから、
大腸内視鏡などの技術が進歩し、
大腸癌の確定診断が、
格段に簡単に行えるようになり、
また便の鮮血反応で多くの癌が見付かるきっかけになり、
便通異常が癌の初期症状である可能性があるなど、
大腸癌についての知識が、
メディアなどで広く一般に知られるようになったことにより、
癌検診以外でも、
自主的に検査を受ける人が増え、
早期発見が増えることによりその予後も改善。
それが進行癌の減少や、
癌の死亡リスクの低下に結び付いたことも想定されます。
更には塩漬け肉や燻製などの加工肉の摂取が減るなどの、
食生活の変化、
またピロリ菌の除菌の普及などの抗生物質の使用による、
腸内細菌叢の変化、
そしてアスピリンなどの消炎鎮痛剤の使用が、
大腸癌の発症予防や進行予防に繋がっている、
という可能性も考えられます。
このように多くの要因が相俟って、
アメリカにおける大腸癌の発症数と死亡数は、
この30年で格段に減少したものと考えられます。
癌検診は直接的な影響としては、
その中での比率はそれほど大きなものではないと思われますが、
その普及により、
その病気の性質や早期診断の検査などについて、
一般に周知され、
そのことによって、
実際に検査を希望する人は増加する、
という副次的な効果もあります。
その一方で、
それほど大腸癌のリスクは高くない人が、
頻回に大腸の内視鏡検査を受け、
出血などの合併症を起こしたり、
問題はないポリープを、
切除することを繰り返すなど、
過剰診断や過剰治療の増加、
という問題も生じます。
従って、
癌の予防や予後の改善において、
有効性の確認された癌検診は、
有用な取り組みではあるのですが、
その効果は単独では充分なものではないので、
その限界を知った上で、
対象を絞って、
極力過剰診断や過剰治療が少なくなるように、
配慮をして行なうことが重要であると思いますし、
その効果は単純に検診のみの効果では、
測れないということにも思いを寄せる必要が、
あるのではないかと思います。
極端な言説に惑わされることなく、
癌検診というものの有用性と限界について、
多角的かつ冷静に、
考えることが出来るようになりたいものですが、
それは実際にはなかなか難しいことですね。
それでは今日はこのくらいで。
今日が皆さんにとっていい日でありますように。
石原がお送りしました。
北品川藤クリニックの石原です。
連休中ですが、
今日は午前午後ともいつも通りの診療になります。
それでは今日の話題です。
今日はこちら。

今月のthe New England Journal of Medicine誌に掲載された、
解説記事ですが、
アメリカで大腸癌が減少した原因と、
癌検診との付き合い方について、
過剰診断の専門家が多角的に検証したものです。
欧米の基本的な考え方として、
その癌検診が有用であるためには、
検診を行なうことにより、
その癌による死亡を、
減少させる効果のあることが求められます。
実際にはそのハードルはなかなか高くて、
それをクリアする検診は数少ないのですが、
その数少ない有用な癌検診の1つが、
便潜血検査、もしくは大腸内視鏡(含S状結腸鏡)を用いた、
大腸癌検診です。
大腸癌の多くは大腸のポリープが、
何段階かの遺伝子変異を蓄積させることにより、
数年以上の時間を掛けて、
段階的に癌になることが分かっていて、
小さなうちから高率に転移するような性質には乏しいので、
前癌状態においてポリープを切除することにより、
その癌による死亡を、
より直接的に減少させる効果が期待されたのです。
そして、実際に検診を導入することにより、
目に見えた効果が現れました。
非常に辛口の評価しかしないコクランレビューにおいても、
便潜血の検診により、
大腸癌による死亡リスクを14%、
大腸癌の発症率を5%、
有意に低下させる効果が確認されています。
また、S状結腸鏡を用いた検診により、
大腸癌による死亡リスクを28%、
大腸癌の発症率を18%それぞれ有意に低下させています。
このように、
ほぼ間違いなく検診の導入により、
大腸癌で亡くなる方は減っているのですが、
それは検診の対象者を観察した、
比率的には少数のデータです。
それでは、たとえばアメリカの国民全体としては、
どのような変化が現れているのでしょうか?
こちらをご覧下さい。

これはアメリカの50歳以上の年齢層における、
大腸癌の発症数と死亡数を時間を追って見たものです。
上のグラフが人口10万人当たりの死亡数を見たもので、
1975年と比較すると、
2010年には10万人当たりの死亡数は、
50%以上低下しています。
下のグラフは大腸癌の進行度毎の死亡数を、
矢張り50歳以上の人口10万人当たりで見たものですが、
進行度により差はあるものの、
40から45%は低下が認められています。
さて、それではこの大腸癌の発症数と死亡数の減少は、
何が原因となって起こったのでしょうか?
疫学データや臨床試験のデータの分析から見て、
その一部が癌検診による効果であることは、
ほぼ間違いがありません。
ただ、それは敢くまでその効果の一部であって、
全てではないこともまた明らかです。
大腸癌検診による死亡リスクの減少は、
せいぜい3割弱に留まり、
5割減少した、というようなデータは存在していません。
しかも、それは対象となる国民の全てが、
検診を受けるということが前提ですが、
実際には1987年の段階で、
数年以内に何らかの検診を受けた国民は、
対象者の23%程度に留まっていて、
2005年でもその比率は50%程度です。
つまり、その時点では、
臨床試験より低い比率でしか、
その影響は出ていない筈なのです。
それでは、検診以外の一体何が、
大腸癌を減らし、
その予後を改善させたのでしょうか?
幾つかの可能性が考えられます。
まず、死亡の低下については、
大腸癌治療の進歩がその原因として考えられます。
手術の成績も抗癌剤による治療の成績も、
いずれもこの30年間に格段の進歩を遂げていて、
それが死亡率の低下に結び付いたことが想定されます。
それから、
大腸内視鏡などの技術が進歩し、
大腸癌の確定診断が、
格段に簡単に行えるようになり、
また便の鮮血反応で多くの癌が見付かるきっかけになり、
便通異常が癌の初期症状である可能性があるなど、
大腸癌についての知識が、
メディアなどで広く一般に知られるようになったことにより、
癌検診以外でも、
自主的に検査を受ける人が増え、
早期発見が増えることによりその予後も改善。
それが進行癌の減少や、
癌の死亡リスクの低下に結び付いたことも想定されます。
更には塩漬け肉や燻製などの加工肉の摂取が減るなどの、
食生活の変化、
またピロリ菌の除菌の普及などの抗生物質の使用による、
腸内細菌叢の変化、
そしてアスピリンなどの消炎鎮痛剤の使用が、
大腸癌の発症予防や進行予防に繋がっている、
という可能性も考えられます。
このように多くの要因が相俟って、
アメリカにおける大腸癌の発症数と死亡数は、
この30年で格段に減少したものと考えられます。
癌検診は直接的な影響としては、
その中での比率はそれほど大きなものではないと思われますが、
その普及により、
その病気の性質や早期診断の検査などについて、
一般に周知され、
そのことによって、
実際に検査を希望する人は増加する、
という副次的な効果もあります。
その一方で、
それほど大腸癌のリスクは高くない人が、
頻回に大腸の内視鏡検査を受け、
出血などの合併症を起こしたり、
問題はないポリープを、
切除することを繰り返すなど、
過剰診断や過剰治療の増加、
という問題も生じます。
従って、
癌の予防や予後の改善において、
有効性の確認された癌検診は、
有用な取り組みではあるのですが、
その効果は単独では充分なものではないので、
その限界を知った上で、
対象を絞って、
極力過剰診断や過剰治療が少なくなるように、
配慮をして行なうことが重要であると思いますし、
その効果は単純に検診のみの効果では、
測れないということにも思いを寄せる必要が、
あるのではないかと思います。
極端な言説に惑わされることなく、
癌検診というものの有用性と限界について、
多角的かつ冷静に、
考えることが出来るようになりたいものですが、
それは実際にはなかなか難しいことですね。
それでは今日はこのくらいで。
今日が皆さんにとっていい日でありますように。
石原がお送りしました。
2016-05-02 07:41
nice!(11)
コメント(0)
トラックバック(0)




コメント 0