放射線誘発甲状腺乳頭癌の再発率について [科学検証]
こんにちは。
六号通り診療所の石原です。
今日は胃カメラの日なので、
カルテの整理をして、
それから今PCに向かっています。
それでは今日の話題です。
今日はこちら。

これはあちこちで紹介されている文献ですが、
昨年のJ.Clin.Endocrinol. Metab誌に掲載された、
チェルノブイリ事故後の小児甲状腺癌の再発率が、
放射線被ばく由来のものと、
そうでないものとの間で、
違いがあるのかどうかを検証したものです。
J.Clin.Endocrinol. Metabという医学誌は、
昔内分泌の教室にいた僕には、
馴染みの深い雑誌で、
自信のある臨床の論文であると、
まずNew England…とLancetに出して、
蹴られるとJCIに出して、
それで蹴られるとここに出す、
というくらいの位置付けの雑誌です。
それでも蹴られると、
J.Endcrinol.とか、
仕方なく日本内分泌学会誌に出したりします。
執筆者には山下俊一先生の名前が最後にあります。
従って、
ここに書かれていることは、
今後福島県とその近傍において、
甲状腺癌の発症が見られた場合に、
どのような対応が取られるのかについて、
ある程度の予測をする上で有用なものと考えられます。
チェルノブイリ原発事故後に、
概ね4~5年後より、
小児と思春期の年齢における、
甲状腺乳頭癌が著明に増加し、
それが推定される放射性ヨード131の内部被曝量と、
相関していたことから、
放射性ヨード由来の、
甲状腺乳頭癌であると認定されました。
この甲状腺乳頭癌は、
通常の放射線由来ではない癌と比較して、
進行が早く、転移や再発が多く、
より悪性度が高いとする報告が、
多く寄せられました。
通常の放射線誘発癌は、
被曝後10年以上は経過してから発症するものですから、
4~5年で発症するということ自体が、
かなり特異なものであった訳です。
一方で放射線治療などの、
放射線の外部被ばくによる甲状腺癌の予後は、
基本的には被ばくによらないものと違いはない、
という知見があります。
チェルノブイリ事故後の小児甲状腺乳頭癌が、
より進行が早く予後の悪いものである、
とする報告は、
いずれも短期間の影響を見たもので、
長期の成績を見たものではありません。
そこで上記の文献においては、
ロシアのMRRCという医療機関で、
1982年~2008年に治療もしくは経過観察された、
トータル1753名の甲状腺癌の患者さんを篩いに掛け、
1986年のチェルノブイリ事故当時に、
18歳未満であった甲状腺乳頭癌の患者さんで、
事故当時の甲状腺被曝量が、
推定出来る方に限り、
その予後と再発率と、
それに影響を与えた因子について解析しています。
患者さんは基本的に2群に分けられています。
一方は想定される内部被曝量が、
甲状腺の吸収線量として、
5ミリグレイ未満の群。
これは放射線とは無関係の癌という判断です。
もう一方は被曝量の推定が、
50ミリグレイを超える群で、
これは放射線誘発癌である、
という判断です。
被曝量の推計が5~50ミリグレイの場合は、
グレーゾーンとして除外されています。
この区分は、
おそらくはこのままに、
今後の福島のケースでも、
活用されることになるのではないかと思います。
つまり、
内部被曝を受けた時期が18歳未満であって、
その時点の推計の甲状腺吸収線量が、
51ミリグレイ以上であれば、
ほぼ自動的に放射線誘発癌と認定され、
5ミリグレイ未満であれば、
ほぼ間違いなく無関係と判断されます。
問題は5~50のグレイゾーンで、
これはその時点の政治的な判断になるように思います。
以前ご紹介した日本の研究者の初期被曝の論文において、
甲状腺の被曝線量の推定値が、
当初報道されたものより、
論文においては低いものに修正されたことをご紹介しましたが、
その裏にある事情も、
僕は何となく透けて見えるような気がします。
つまり、
50ミリグレイを超える甲状腺の被曝があると、
行政にとっては有難くないことになるのです。
このラインは非常に重要な意味を持つことになるからです。
この指標の元になるのは、
福島で行なわれている健康調査の結果です。
つまり、
それのみが被曝量の証拠になる訳です。
従って、
絶対にあの調査票はきちんと提出する必要がありますし、
その記載には非常な慎重さが要求されると思います。
一旦出してしまえば、
それが公文書のような扱いになるのだと、
想定されるからです。
これ以上は差し障りがあるので書けませんが、
どう慎重であるべきかのニュアンスは、
お分かり頂けるのではないかと思います。
もし福島県外でそうしたリスクがあると、
お考えになる場合には、
事故後の詳細な行動記録を、
残しておく必要があります。
それがなければ、
行政が被曝と発癌の関連を認めるとは思えません。
さて、
話を論文の内容に戻します。
こちらをご覧下さい。
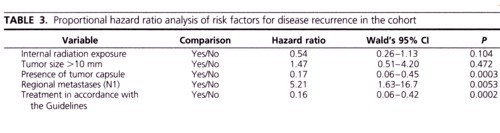
画像が小さくて見辛いかと思いますが、
甲状腺乳頭癌の再発が、
どのような因子に影響されているのかを、
検討した表がこちらになります。
リンパ節のような局所の転移がある場合には、
明らかに再発率は増加しています。
しかし、
放射線の被曝の有無については、
有意な差はなく、
腫瘍に被膜のある場合と、
ガイドライン通りの治療が行なわれた場合には、
より再発率は少ないものになっています。
つまり、
甲状腺乳頭癌の予後を規定しているのは、
放射線の被曝の有無には関わらない、
腫瘍そのものの形態的な性質と、
発見の時点での進行度にあり、
その再発や転移が多く見えたのは、
全摘と放射性ヨード治療を併用するべきであったのに、
部分切除とリンパ節の切除に留めるような、
ガイドラインを無視した治療が、
多く行なわれたことによるものだ、
というのが、
概ねこの論文の著者らの主張です。
誤解のないように補足しますが、
特に被曝後早期に低年齢で発症した甲状腺癌は、
非常に特異な性質を持つものであったことは、
間違いがないのです。
その進行が早いという所見は事実です。
しかし、
長期予後という観点から見ると、
標準的な治療を行なえば、
その再発を含めた予後は、
放射線に無関係の甲状腺癌と比較して、
違いのあるものではない、
というのが著者らの主張なのです。
それでは今日はこのくらいで。
今日が皆さんにとっていい日でありますように。
石原がお送りしました。
六号通り診療所の石原です。
今日は胃カメラの日なので、
カルテの整理をして、
それから今PCに向かっています。
それでは今日の話題です。
今日はこちら。

これはあちこちで紹介されている文献ですが、
昨年のJ.Clin.Endocrinol. Metab誌に掲載された、
チェルノブイリ事故後の小児甲状腺癌の再発率が、
放射線被ばく由来のものと、
そうでないものとの間で、
違いがあるのかどうかを検証したものです。
J.Clin.Endocrinol. Metabという医学誌は、
昔内分泌の教室にいた僕には、
馴染みの深い雑誌で、
自信のある臨床の論文であると、
まずNew England…とLancetに出して、
蹴られるとJCIに出して、
それで蹴られるとここに出す、
というくらいの位置付けの雑誌です。
それでも蹴られると、
J.Endcrinol.とか、
仕方なく日本内分泌学会誌に出したりします。
執筆者には山下俊一先生の名前が最後にあります。
従って、
ここに書かれていることは、
今後福島県とその近傍において、
甲状腺癌の発症が見られた場合に、
どのような対応が取られるのかについて、
ある程度の予測をする上で有用なものと考えられます。
チェルノブイリ原発事故後に、
概ね4~5年後より、
小児と思春期の年齢における、
甲状腺乳頭癌が著明に増加し、
それが推定される放射性ヨード131の内部被曝量と、
相関していたことから、
放射性ヨード由来の、
甲状腺乳頭癌であると認定されました。
この甲状腺乳頭癌は、
通常の放射線由来ではない癌と比較して、
進行が早く、転移や再発が多く、
より悪性度が高いとする報告が、
多く寄せられました。
通常の放射線誘発癌は、
被曝後10年以上は経過してから発症するものですから、
4~5年で発症するということ自体が、
かなり特異なものであった訳です。
一方で放射線治療などの、
放射線の外部被ばくによる甲状腺癌の予後は、
基本的には被ばくによらないものと違いはない、
という知見があります。
チェルノブイリ事故後の小児甲状腺乳頭癌が、
より進行が早く予後の悪いものである、
とする報告は、
いずれも短期間の影響を見たもので、
長期の成績を見たものではありません。
そこで上記の文献においては、
ロシアのMRRCという医療機関で、
1982年~2008年に治療もしくは経過観察された、
トータル1753名の甲状腺癌の患者さんを篩いに掛け、
1986年のチェルノブイリ事故当時に、
18歳未満であった甲状腺乳頭癌の患者さんで、
事故当時の甲状腺被曝量が、
推定出来る方に限り、
その予後と再発率と、
それに影響を与えた因子について解析しています。
患者さんは基本的に2群に分けられています。
一方は想定される内部被曝量が、
甲状腺の吸収線量として、
5ミリグレイ未満の群。
これは放射線とは無関係の癌という判断です。
もう一方は被曝量の推定が、
50ミリグレイを超える群で、
これは放射線誘発癌である、
という判断です。
被曝量の推計が5~50ミリグレイの場合は、
グレーゾーンとして除外されています。
この区分は、
おそらくはこのままに、
今後の福島のケースでも、
活用されることになるのではないかと思います。
つまり、
内部被曝を受けた時期が18歳未満であって、
その時点の推計の甲状腺吸収線量が、
51ミリグレイ以上であれば、
ほぼ自動的に放射線誘発癌と認定され、
5ミリグレイ未満であれば、
ほぼ間違いなく無関係と判断されます。
問題は5~50のグレイゾーンで、
これはその時点の政治的な判断になるように思います。
以前ご紹介した日本の研究者の初期被曝の論文において、
甲状腺の被曝線量の推定値が、
当初報道されたものより、
論文においては低いものに修正されたことをご紹介しましたが、
その裏にある事情も、
僕は何となく透けて見えるような気がします。
つまり、
50ミリグレイを超える甲状腺の被曝があると、
行政にとっては有難くないことになるのです。
このラインは非常に重要な意味を持つことになるからです。
この指標の元になるのは、
福島で行なわれている健康調査の結果です。
つまり、
それのみが被曝量の証拠になる訳です。
従って、
絶対にあの調査票はきちんと提出する必要がありますし、
その記載には非常な慎重さが要求されると思います。
一旦出してしまえば、
それが公文書のような扱いになるのだと、
想定されるからです。
これ以上は差し障りがあるので書けませんが、
どう慎重であるべきかのニュアンスは、
お分かり頂けるのではないかと思います。
もし福島県外でそうしたリスクがあると、
お考えになる場合には、
事故後の詳細な行動記録を、
残しておく必要があります。
それがなければ、
行政が被曝と発癌の関連を認めるとは思えません。
さて、
話を論文の内容に戻します。
こちらをご覧下さい。

画像が小さくて見辛いかと思いますが、
甲状腺乳頭癌の再発が、
どのような因子に影響されているのかを、
検討した表がこちらになります。
リンパ節のような局所の転移がある場合には、
明らかに再発率は増加しています。
しかし、
放射線の被曝の有無については、
有意な差はなく、
腫瘍に被膜のある場合と、
ガイドライン通りの治療が行なわれた場合には、
より再発率は少ないものになっています。
つまり、
甲状腺乳頭癌の予後を規定しているのは、
放射線の被曝の有無には関わらない、
腫瘍そのものの形態的な性質と、
発見の時点での進行度にあり、
その再発や転移が多く見えたのは、
全摘と放射性ヨード治療を併用するべきであったのに、
部分切除とリンパ節の切除に留めるような、
ガイドラインを無視した治療が、
多く行なわれたことによるものだ、
というのが、
概ねこの論文の著者らの主張です。
誤解のないように補足しますが、
特に被曝後早期に低年齢で発症した甲状腺癌は、
非常に特異な性質を持つものであったことは、
間違いがないのです。
その進行が早いという所見は事実です。
しかし、
長期予後という観点から見ると、
標準的な治療を行なえば、
その再発を含めた予後は、
放射線に無関係の甲状腺癌と比較して、
違いのあるものではない、
というのが著者らの主張なのです。
それでは今日はこのくらいで。
今日が皆さんにとっていい日でありますように。
石原がお送りしました。
2012-10-11 08:25
nice!(33)
コメント(0)
トラックバック(0)




コメント 0